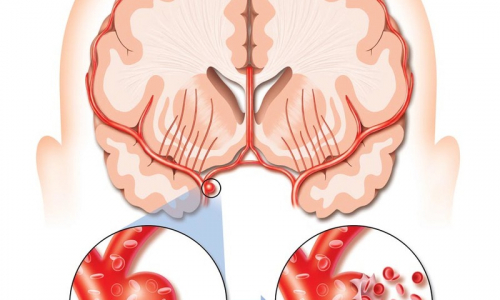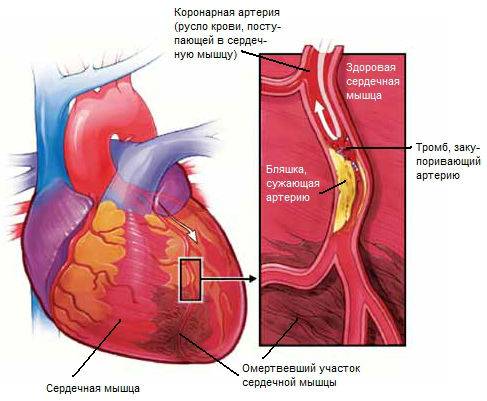
Питание сердечной мышцы (миокарда) осуществляется с помощью разветвленной сети коронарных (венечных) сосудов.Как любые другие сосуды организма, венечные артерии подвержены различным патологиям – спазмированию, тромбозу, перекрытию просвета постепенно увеличивающейся атеросклеротической бляшкой.При резком снижении уровня поступления крови в миокард по любой из причин, возникает картина ишемии (малокровия), которая проявляется стенокардитическим приступом – резкой загрудинной болью. Восстановление кровотока ведет к нормализации ситуации и исчезновению приступа.Если ишемия продолжается более двадцати минут, возникают необратимые изменения в миокарде вплоть до его омертвения на определенном участке – развивается инфаркт сердца.
Особенности сердечной мышцы
Сердечная мышца в организме является уникальной. Имея поперечную исчерченность, как и вся произвольная скелетная мускулатура, миокард не зависит от воли человека. Другая его особенность – способность к автоматизму.
Сердце постоянно приспосабливается к изменениям ситуации, например, увеличивает силу и частоту сокращений при возрастании физической нагрузки или эмоциональных переживаниях, чтобы обеспечивать кровью и кислородом увеличенные потребности органов.
Постоянная работа сердца обеспечивается высоким уровнем обмена веществ и потреблением энергии и кислорода. Такой уровень нагрузок требует обильного и бесперебойного кровоснабжения.
Что происходит в сердце при ишемии?
При многих заболеваниях и патологических состояниях, ведущих к сужению или полному перекрытию коронарного сосуда, подача крови к какому-либо участку сердечной мышцы может полностью прекратиться (величина участка зависит от уровня перекрытия сосуда).
Вначале изменения в зоне ишемии носят обратимый характер, поскольку в сердце имеются некоторые внутренние резервы (запасы высокоэнергетических молекул – АТФ, глюкозы и др.). Это позволяет ткани ишемизированной области в течение короткого периода сохранять жизнеспособность.
Однако работа сердца в аномальных условиях приводит к быстрому накоплению токсических обменных продуктов и истощению энергетических запасов. Примерно через двадцать минут изменения принимают необратимый характер – развивается инфаркт миокарда.
Кому грозит инфаркт?
При некоторых состояниях вероятность инфаркта миокарда является повышенной. К ним относятся:
гипертоническая болезнь;
сахарный диабет;
недостаточная двигательная активность;
повышенная масса тела, ожирение;
курение, злоупотребление алкоголем и другие интоксикации;
кардиомиопатия (патологическое увеличение объема и массы миокарда, которую коронарные сосуды не могут нормально обеспечивать кровью);
погрешности диеты (обилие продуктов, богатых животными жирами и холестерином, повышают риск инфаркта);
мужской пол (этот фактор имеет значение примерно до 60 лет, потом вероятность возникновения инфаркта у мужчин и женщин выравнивается);
старческий возраст (инфаркт миокарда у пожилых возникает намного чаще, хотя в последние десятилетия он наблюдается и у молодых лиц);
повышенные психологические нагрузки.
Классификация заболевания
Существует несколько критериев, в зависимости от которых осуществляется классификация инфаркта миокарда. Основные варианты классификации следующие:
Топографически выделяют инфаркт:
правого желудочка;
левого желудочка (боковой, передней или задней стенки, межжелудочковой перегородки).
По глубине поражения:
субэндокардиальный (некротический очаг прилежит к внутренней оболочке сердца);
субэпикардиальный (прилежит к внешней сердечной оболочке);
трансмуральный (сквозной некроз сердечной мышцы);
интрамуральный (очаг располагается в толще миокарда).
По размеру некротического очага:
крупноочаговый;
мелкоочаговый.
По кратности развития:
первичный;
рецидивирующий (возникший до двух месяцев после первичного инфаркта);
повторный (возникает спустя два и более месяца после первичного).
По наличию осложнений:
неосложненный;
осложненный.
По локализации болевого синдрома:
типичная форма (с загрудинной локализацией боли);
атипичные формы инфаркта миокарда (все остальные формы – абдоминальная, церебральная, астматическая, безболевая, аритмическая).
Симптоматика инфаркта миокарда
Инфаркт протекает стадийно, симптомы зависят от периода и формы процесса. Основные периоды инфаркта миокарда следующие:
Предынфарктный период
Данный период выделяется не всегда, возникает в виде приступа стенокардии. У значительной части больных инфаркт миокарда возникает внезапно, без предвестников.
Острейший период
В типичной форме приступ инфаркта миокарда проявляется резкой загрудинной болью, которая, в отличие от обычного приступа стенокардии, не прекращается самостоятельно и не проходит после приема нитратов в течение 20 минут и более.
Интенсивность боли очень высока, ее характеризуют как сжимающую, давящую, "кинжальную". Она может отдавать в левые конечности, нижнюю челюсть, шею, сопровождаться возбуждением, беспокойством, страхом смерти. Характерно изменение цвета кожных покровов (покраснение или побледнение), потливость.
Лечение инфаркта
При подозрении на инфаркт миокарда больной должен быть немедленно доставлен в отделение кардиореанимации для проведения интенсивной терапии. В качестве первой помощи до прибытия врача необходимо обеспечить прием нитроглицерина и аспирина, обезболивающих средств (баралгина, анальгина).
В стационаре проводятся следующие лечебные мероприятия:
Введение тромболитических средств (стрептокиназа, ретеплаза), которые способны растворить свежий тромб в коронарном сосуде и восстановить кровоток в миокарде. Данные препараты эффективны только при самом раннем применении.
Снятие болевого синдрома (применяются наркотические анальгетики).
Введение нитратов внутривенно для расширения коронарных сосудов.
Антиаритмическая терапия.
Средства, предотвращающие тромбообразование (гепарин, аспирин, варфарин).
Хирургические методики восстановления коронарного кровотока – баллонная ангиопластика, аортокоронарное стентирование и шунтирование (установка в сосуд трубчатой распорки или наложение обходного кровотока).

 Новость из рубрики
Новость из рубрики  Метки:
Метки: