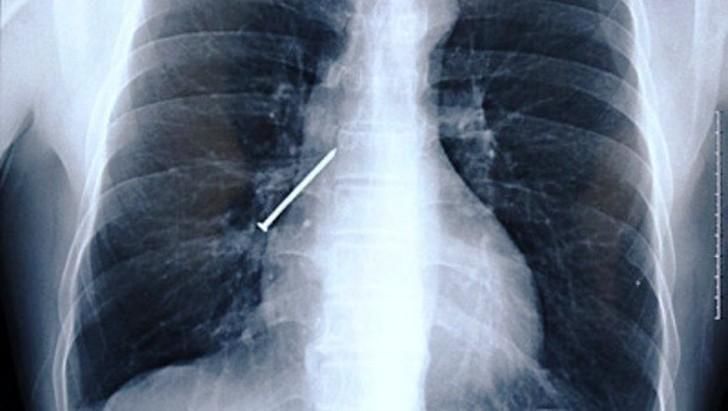
Инородное тело сердца диагностируется редко, в медицинской практике распространенность данного состояния составляет менее 0,3% от всех кардиологических патологий. Чаще страдают взрослые пациенты. 87% объектов имеют ятрогенную природу, попадают в орган, мигрируя с кровью. Повсеместное внедрение в медицинскую практику инвазивных методов диагностики и терапии, внутривенное вливание крови и различных растворов увеличило частотность обломов или отрывов частей катетеров, систем доставки. Циркулируя по кровеносной системе, эти элементы в конечном итоге достигают сердца или магистральных сосудов. Риск развития опасных осложнений или смертельного исхода при наличии данной патологии приближается к 60%, поэтому всем больным показано хирургическое удаление объекта.
Причины
Наиболее распространенным этиологическим фактором попадания чужеродных объектов в систему кровотока считаются инвазивные медицинские вмешательства, выполняемые не по стандартам или с использованием некачественного оборудования, расходных материалов. Основными ятрогенными причинами являются:
Использование инфузионных систем. Инородными телами становятся части катетеров, устанавливаемых в подключичную, бедренную вены. В большинстве случаев это происходит из-за незнания или несоблюдения правил эксплуатации медицинского инструментария работниками среднего звена, нарушения техники установки, удаления систем. Ситуация может осложняться нарушениями норм асептики и антисептики, что повышает риск инфекционных осложнений.
Проведение эндоваскулярных вмешательств. Чужеродными объектами являются фрагменты зондов, используемых во время ангиографии, других внутрисердечных исследований и терапевтических манипуляций (ангиопластики, стентирования), металлические проводники, искусственные клапаны и их отломки, протезы сосудов, элементы шовного, кровоостанавливающего материала.
Механические травмы с проникновением осколков в сердечно-сосудистую систему в мирное время встречаются редко. Инородные объекты могут обнаруживаться при огнестрельных ранениях без выходного отверстия, с проникновением пули, дроби или их фрагментов в сердце и крупные сосуды, при колотых ранах грудной клетки, множественных осколочных воздействиях при взрывах, например, бытового газового баллона или мин, гранат.
Патогенез
Находясь в камерах сердца, инородное тело повреждает как мышечный слой, так и кардиальную клапанную систему, разделяющую отделы органа. В результате сердечные сокращения становятся неэффективными, кровь движется в нефизиологическом направлении из-за неплотно смыкающихся створок клапанов. Повреждение элементов проводящей системы, генерирующей импульсы для обеспечения синхронной работы органа, приводит к нарушениям нормального ритма сердца, несинхронности сокращений его камер. В тяжелых случаях инородное тело может насквозь пробить мышечный слой, что приводит к заполнению кровью полости перикарда и остановке сердца вследствие тампонады. Нахождение постороннего объекта в кровотоке активирует свертывающую систему крови, может спровоцировать тромбоэмболию.
Симптомы
Клиническая картина не имеет специфических проявлений, складывается из общекардиологических признаков, обусловленных механическим воздействием объекта на мышечную стенку камер или проводящую систему сердца, а также осложнений, возникающих в результате этого воздействия. На ранних этапах или при размерах инородного тела менее 5 мм симптомы могут отсутствовать, что существенно затрудняет диагностику. Патология проявляется внезапно, когда повреждение кардиальных структур может угрожать жизни пациента. Основным симптомом является боль в загрудинной области разнообразного характера — ноющая, колющая, жгучая, давящая. Она отличается значительной продолжительностью, не купируется нитроглицерином.
Воздействие инородного тела на проводящую систему может вызывать бради- или тахикардию вплоть до неэффективных сердечных сокращений, провоцировать аритмию, ощущения «лишних» ударов. Нарушения функции органа негативно сказываются на кровоснабжении тканей. Отмечается слабость, цианоз, одышка как в покое, так и при физических нагрузках, отеки нижних конечностей. При присоединении инфекции с развитием сепсиса или септического эндокардита наблюдается общая гипертермия, озноб, повышенная потливость. Нарушение работы клапана аорты провоцирует анемию, проявляющуюся бледностью кожных покровов, иногда приобретающих «землистый», желтовато-серый цвет, выраженной слабостью, подкожными кровоизлияниями.
Осложнения
При отсутствии своевременной диагностики и лечения инородного тела формируются жизнеугрожающие состояния. Характер осложнений зависит от времени нахождения объекта в области сердца. На начальных этапах преобладают травматические повреждения с нарушением целостности клапанов и снижением их запирательной функции, прободение стенок с развитием гемоперикарда и возможной тампонадой. В последующем превалируют инфекционные осложнения — септический эндокардит и сепсис, часто сопровождающиеся тяжелыми нарушениями ритма, массивным интракардиальным тромбозом, тромбоэмболией легочной артерии.
Диагностика
Из-за неспецифической, скудной на ранних стадиях симптоматики обнаружение объекта наиболее распространенной нетравматической этиологии происходит случайно, обычно – кардиологами или терапевтами при профилактическом приеме либо во время обследования по поводу другой патологии со схожими проявлениями. Перечень диагностических методик, применяемых при подозрении на инородное тело в зоне сердца, включает:
Опрос, осмотр. Врач собирает историю жизни и заболевания, уточняет, были ли в анамнезе инвазивные медицинские манипуляции, особенно катетеризация крупных вен, протезирование клапанов сердца. Проводит общий осмотр на предмет изменения цвета кожных покровов и развития отеков, перкуссию области сердца для определения величины, конфигурации и положения органа, размеров сосудистого пучка. Выполняет аускультацию в классических точках на грудной клетке для оценки работы клапанной системы и обнаружения патологических шумов, измеряет артериальное давление.
Рентген. Рентгенография сердца помогает выявить рентгеноконтрастное инородное тело, уточнить его локализацию и размер, установить количество, если объектов несколько. По данным рентгенограммы определяются размеры сердца, крупных сосудов, их положение, форма, наличие патологических образований и их смещаемость.
Компьютерная томография. Высокоточный метод, позволяющий получить трехмерное изображение органа, оценить в движении строение и структуру миокарда, обнаружить малоконтрастные и неконтрастные инородные тела. КТ является ведущим исследованием в диагностике осложнений — перикардита, тромбоэмболии артерий легких, дает возможность провести дифференциацию с другими кардиальными патологиями.
Ангиокардиография. Методика используется для уточнения локализации инородных тел в межпредсердной, межжелудочковой перегородках, клапанах, сосочковых мышцах. Процедура выполняется с использованием контрастного вещества непосредственно перед оперативным вмешательством, чтобы объект не успел сместиться или углубиться в мышечный слой органа.
Лабораторные методы. Снижение уровня гемоглобина, количества эритроцитов указывает на развитие анемии. Инфекционно-воспалительному процессу соответствуют повышение скорости оседания эритроцитов (СОЭ), выраженный лейкоцитоз. В биохимическом анализе крови важны уровни содержания АЛТ, АСТ, миоглобина, тропонинов как маркеров повреждения миокарда. Изменение физиологического соотношения электролитов необходимо для дифференциальной диагностики аритмии. Повышение С-реактивного белка дополнительно подтверждает наличие воспаления. Определяются показатели коагулограммы и количества тромбоцитов для оценки вязкости крови, возможности возникновения тромбов.
Электрокардиография. Имеет вспомогательное значение. С помощью ЭКГ выявляют сопутствующую кардиальную патологию, оценивают частоту сердечных сокращений, характер, источник ритма для уточнения вида аритмии, положение электрической оси сердца, общее состояние миокарда.
ЭхоКГ. Эхокардиография применяется для определения морфологических, функциональных изменений сердца, степени его кровоснабжения, состояния клапанного аппарата, толщины и четкости контуров мышечных стенок, давления в камерах, скорости кровотока, обнаружения повышенного уровня жидкости или крови в полости перикарда.
Дифференциальная диагностика инородного тела проводится с заболеваниями, дающими схожую клиническую картину с ведущим симптомом в виде боли за грудиной: стенокардией, инфарктом миокарда, расслаивающейся аневризмой аорты, плевритом, пневмонией. Исключаются патологии с частой иррадиацией боли в грудную клетку: печеночная колика, острый панкреатит, язва желудка.
Лечение инородного тела сердца
Выбор хирургической тактики зависит от ряда факторов: пола и возраста пациента, размера и структуры объекта, сопутствующих осложнений. В качестве вспомогательных медикаментозных средств используются антиаритмические, тромболитические препараты, при развитии септических процессов — антибиотики. Операция проводится в условиях кардиохирургического или сосудистого отделения. В зависимости от состояния больного вмешательство осуществляется в срочном порядке с периодом подготовки в течение 1-2 суток, либо (при наличии жизнеугрожающих осложнений) экстренно. Разработано две основных методики удаления инородных тел:
Эндоваскулярное вмешательство. Метод является основным в устранении патологии. Представляет собой минимально инвазивную хирургическую манипуляцию, проводимую специальными инструментами чрескожным доступом в подключичной или бедренной области под рентгеновским контролем в реальном времени. Операция обычно выполняется под местной анестезией, легко переносится пациентами. Применение методики возможно, только если инородный объект рентгенконтрастный, не углублен в миокард, имеет размеры до 5 мм.
Операция на открытом сердце. Проводится при невозможности использования эндоваскулярного метода. При манипуляциях на сердце с открытым доступом используют аппарат искусственного кровообращения. Новейшим вариантом является вмешательство в условиях бесперфузионной гипотермической защиты, позволяющее не только удалить инородное тело, но ревизовать правые отделы сердца.
После малоинвазивных манипуляций пациенту достаточно назначения бессолевой диеты для предупреждения развития отеков. Дополнительно могут применяться мочегонные, дигоксин, антибактериальные препараты. После открытых операций осуществляется мониторинг жизненных показателей, производится медикаментозная коррекция работы различных органов, назначаются анальгетики, антибиотики. Продолжительность госпитализации после эндоваскулярных вмешательств составляет 2-3 дня, после традиционных – не менее двух недель.

 Новость из рубрики
Новость из рубрики  Метки:
Метки: