У большинства больных симптомы пролапса митрального клапана отсутствуют, носят бессимптомный характер. При наличии жалоб клиническая картина неосложненного пролапса митрального клапана определяется симптомами дисфункции вегетативной нервной системы, сопровождающими синдромы соединительнотканных дисплазий, кардиалгиями, сердцебиением, повышенной утомляемостью, слабостью, ортостатической гипотонией, синкопальным и предсинкопальным состоянием, чувством «неполноценности вдоха», «паническими атаками», нейропсихологическими синдромами (депрессия, неустойчивость настроения, тревога и др.).
Частые симптомы пролапса митрального клапана
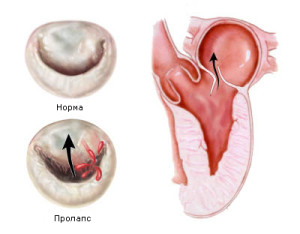
Среди многочисленных симптомов пролапса митрального клапана митральная регургитация занимает особое место, поскольку определяет тяжесть течения заболевания. В большинстве случаев степень выраженности митральной регургитации незначительная или умеренная, однако у 8-10% мужчин и у 4-5% женщин с ПМК развивается тяжелая патология. Считается, что степень и темпы прогрессирования митральной регургитации более выражены при пролабировании задней створки митрального клапана. Частота возникновения тяжелой митральной регургитации повышается с возрастом независимо от пола. Первые симптомы застойной сердечной недостаточности возникают в среднем через 15-16 лет от появления митральной регургитации у пациентов с пролабированнем створки >10 мм и тяжелой регургитацией.
Вследствие разрыва измененных сухожильных хорд может развиться острая митральная регургитация с образованием острой левожелудочковой недостаточности. Аускультативная картина определяется появлением интенсивного голосистолического шума (может сопровождаться «писком хорд»). В связи с эксцентричным расположением струи регургитации. отклоняемой неприкрепленным сегментом створки» при разрыве хорд задней створки систолический шум проводится в аортальную зону и на сосуды шеи, а при разрыве передней - в аксиллярную область и на спину. Разрыв хорд чаще обнаруживают у пациентов с пролапсом задней створки митрального клапана.
Симптомы осложнений пролапса митрального клапана
В развитии осложнений пролапса митрального клапана существенное значение имеет миксоматозная дегенерация створок Утолщение створки >5 мм оказывается предиктором развития таких осложнений, как внезапная смерть, нарушения ритма, инфекционный эндокардит, тромбоэмболии в сосуды головного мозга.
Характерные клинические симптомы осложненного пролапса митрального клапана - пароксизмальные нарушения ритма. Наиболее распространены наджелудочковая и желудочковая экстрасистолия, пароксизмальные наджелудочковые тахиаритмии, неустойчивые и устойчивые желудочковые тахикардии. К факторам, способствующим развитию нарушений ритма, относят избыточное натяжение створок, сухожильных хорд и папиллярных мышц при пролабировании; дилатацию левого предсердия и/ или левого желудочка; фиброзные изменения в папиллярных мышцах, миокарде левого предсердия и левого желудочка; дисплазию коронарной артерии, кровоснабжающей атриовентрикулярный (АВ) узел, удлинение интервала QT наличие АВ-шунтовых трактов. Большую роль в происхождении аритмий у лиц молодого возраста играет дисбаланс вегетативной нервной системы с преобладанием симпатикотонии, что способствует возникновению электрической нестабильности миокарда.
У пациентов с ПМК могут развиваться тромбоэмболические осложнения с поражением сосудов головного мозга и сетчатки. В качестве возможных патофизиологических факторов, обусловливающих их развитие, рассматривают нарушение целостности эндокарда в зонах миксоматозной трансформации с формированием пристеночных тромбов и последующей эмболизацией, а также пароксизмальные наджелудочквые тахиаритмии.
Одним из осложнений пролапса митрального клапана выступает инфекционный эндокардит. Его развитию способствуют митральная регургитации и наличие утолщенных миксоматозно измененных створок при бактериемии.
Одно из грозных, но редких осложнений пролапса митрального клапана - внезапная смерть аритмического генеза, регистрируемая в 2% случаев, ежегодная смертность составляет 0,5-1%. В Рекомендациях Европейского общества кардиологов по предупреждению внезапной смерти (2001) к факторам риска развития внезапной сердечной смерти аритмического генеза при ПМК отнесены:
эпизоды остановки сердца или желудочковых тахикардий в анамнезе;
миксоматозные изменения и избыточность («redundance») створок митрального клапана;
внезапная сердечная смерть аритмического генеза в семейном анамнезе;
удлинение интервала QT или изменения его дисперсии;
частые и относящиеся к высоким градациям желудочковые экстрасистолы;
тяжелая митральная регургитация.
Клиническое наблюдение
Больная С., 23 г., обратилась с жалобами на ноющие боли в области сердца, не связанные с физической нагрузкой, продолжительностью до 1 ч, купирующиеся приемом седативных средств, сердцебиение, повышенную утомляемость, артралгии в коленных суставах, возникающие во второй половине дня, стихающие в покос. Указанные жалобы беспокоят с 20 лет. Наблюдается амбулаторно с диагнозом «нейроциркудяторная астения».
При физикальном обследовании: астеничного телосложения, рост 171 см, вес 55 кг.
В положении стоя заметно искривление позвоночника во фронтальной плоскости - С-тип деформации с правосторонней дугой в грудном отделе. Тест Адамса положительный. «Воронкообразная» грудная клетка. Кожные покровы обычной окраски. Толщина кожной складки над наружными концами ключиц - 4 см. Гипермобильность суставов по Бейтону - 5 баллов. В легких - везикулярное дыхание, хрипов нет, Тоны сердца звучные, ритм правильный. Над верхушкой выслушиваются систолический щелчок и короткий мягкий позднесистолический шум без иррадиации. ЧСС - 72 в минуту, АД - 110/70 мм рт.ст, Живот мягкий, безболезненный, Печень и селезенка не увеличены. Стул и мочеиспускание без особенностей. Периферических отеков нет.
Анализ крови клинический, гемоглобин - 128 г/л, лейкоциты - 4,0х 109/л, формула не изменена, СОЭ - 12 мм/м; анализ мочи клинический - без патологии. В иммунологическом анализе крови: СРБ - отрицательный, АСЛ-О - 1:200. ревматоидный фактор - отрицательный.
При электрокардиографии - вертикальное положение оси сердца, ритм синусовый, единичные предсердные экстрасистолы, неполная блокада правой ножки пучка Гиса. ЧСС - 78 в минуту.
Холтеровское суточное мониторирование: за период наблюдения зарегистрированы 54 предсердных экстрасистолы, 10 желудочковых, изменений комплекса QRSТ не установлено.
При ДЭхоКГ: пролабирование задней створки митрального клапана в полость левого предсердия - 7 мм, толщина створки - 6 мм, митральная регургитация I.
Учитывая наличие фенотипических маркеров СТД, проведено генетическое исследование, в ходе которого дифференцированный синдром СТД не подтвержден.
Клинический диагноз
Гипермобильный синдром: гипермобильность суставов (счет по Бейтону - 5), артралгии коленных суставов, ФН 0; воронкообразная грудная клетка; С-образный правосторонний грудной сколиоз; гиперрастяжимость кожи; симптомы пролапса митрального клапана II степени (миксоматозная дегенерация - II степень), осложненный митральной регургитацией легкой степени. НК 0, ФК 0.

 Новость из рубрики
Новость из рубрики  Метки:
Метки: